PGT-A (preimplantation genetic testing for aneuploidy): Là xét nghiệm được sử dụng để phát hiện phôi bất thường số lượng nhiễm sắc ( lệch bội NST) thể tự phát ở cặp vợ chồng có bộ NST bình thường.

Xét nghiệm di truyền trước làm tổ (PGT)
PGT (Preimplantation Genetic Testing) là kỹ thuật được sử dụng trong y học sinh sản để xác định những bất thường về di truyền ở các phôi (ít phổ biến hơn là thể cực của trứng) được tạo ra qua quá trình thụ tinh ống nghiệm/tiêm tinh trùng vào bào tương (IVF/ICSI). Qua đó tiến hành sàng lọc phôi có chất lượng tốt nhất để cấy vào tử cung giúp:
- Tăng khả năng đậu thai, giảm nguy cơ sảy thai;
- Tránh rủi ro về sức khỏe khi phải cấy phôi đôi hoặc ba;
- Giảm số chu kỳ làm IVF cần để đậu thai, giảm thời gian cần để có thai thành công;
- Tăng cơ hội con sinh khỏe mạnh…
Xét nghiệm di truyền lệch bội nhiễm sắc thể trước làm tổ (PGT-A)
PGT-A (preimplantation genetic testing for aneuploidy): Xét nghiệm này sử dụng để phát hiện phôi bất thường số lượng nhiễm sắc (NST) thể tự phát ở cặp vợ chồng có bộ NST bình thường.
PGT-A được sử dụng để lựa chọn những phôi tốt nhất, không mang bất thường về số lượng NST, cải thiện tỷ lệ làm tổ cũng như tỷ lệ mang thai thành công, giúp sinh ra những em bé khỏe mạnh, không mang các bệnh về bất thường số lượng NST.
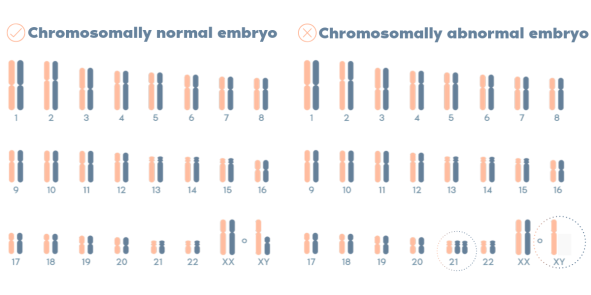
Bất thường lệch bội NST
Nhiễm sắc thể (NST) là cấu trúc đóng gói DNA được tìm thấy bên trong các tế bào của cơ thể. Con người có 23 cặp NST trong đó có 22 cặp NST thường và 1 cặp NST thứ 23 là cặp NST giới tính (Xvà Y). Ở nữ giới, cặp NST thứ 23 gồm 2 bản sao NST X gồm 1 từ bố và 1 từ mẹ. Nam giới có một NST X truyền từ mẹ và một NST Y từ bố.
Bất thường số lượng NST là kết quả của sự không phân ly trong quá tình phân bào, trong đó cặp NST tương đồng di chuyển đến cùng một tế bào. Vì vậy trứng được thụ tinh sẽ nhận được một hoặc ba bản sao của NST thay vì hai bản thông thường. Do chúng liên quan đến nhiều gen, làm thay đổi cân bằng bộ gene bình thường nên hầu hết các rối loạn số lượng NST đều gây chết phôi, đặc biệt là mất NST. Các rối loạn không gây chết thường dẫn đến vô sinh, bởi vì chúng ngăn cản quá trình phân bào bình thường.
Phôi thiếu hoặc thừa số lượng NST (được gọi là aneuploidy embryos) thường ít có cơ hội phát triển thành em bé khỏe mạnh so với phôi có số lượng nhiễm sắc thể chính xác (euploid embryos). Lệch bội NST thường là một trong các loại bất thường NST quan trọng nhất trong lâm sàng. Chúng bao gồm 2 thể chủ yếu là thể đơn bội (monosomy), thể tam bội (trisomy). Thể đơn bội là sự có mặt chỉ một bản sao NST trong một tế bào lưỡng bội. Thể tam bội là sự có mặt ba bản sao của một NST trong một tế bào lưỡng bội. Đối với thai là monosomy, thai nhi thường không sống được đến tháng thứ 2. Ngược lại, với một số tình trạng trisomy (Trisomy 13, 18, 21) thai nhi vẫn có thể sống sót và được sinh ra đời; tuy nhiên, em bé sẽ mang những dị tật bẩm sinh nghiêm trọng. Trisomy 21 gây ra hội chứng Down; Trisomy 18 gây ra hội chứng Edwards; Trisomy 13 gây ra hội chứng Patau [1].

Hình 2.a: Cậu bé 8 tuổi mắc hội chứng Down (Wikipedia) Hình 2.b: Karyotype của nam giới mắc hội chứng Down (Karyotype Analyses of Down Syndrome Children in East Priangan Indonesia)
Lợi ích của PGT-A
- Xét nghiệm PGT-A giúp lựa chọn những phôi tốt nhất, không mang bất thường về số lượng NST, giúp sinh ra những em bé khỏe mạnh, không mang các bệnh về bất thường số lượng NST như: Hội chứng Down, hội chứng Patau…
- Đối với phụ nữ trên 36 tuổi, xét nghiệm PGT-A giúp tăng khả năng đậu thai. Theo nghiên cứu được đăng trên PLOSmedicine, tỷ lệ thành công của chu kỳ IVF của phụ nữ trên 36 tuổi giảm rõ rệt [3]. Nguyên nhân được giải thích do quá trình lão hóa buồng trứng khiến số lượng và chất lượng trứng suy giảm rõ rệt sau độ tuổi 36 [4]. Điều này làm tăng nguy cơ tạo ra những noãn kém chất lượng, mang lệch bội NST. Kết quả, đối với phụ nữ trên 36 tuổi, khả năng đậu thai thành công trong chu trình IVF thấp, nguy cơ sinh con mắc bệnh di truyền NST cao.
- Đối với những trường hợp có tiền sử sảy thai nhiều lần hoặc khó đậu thai, xét nghiệm PGT-A là một giải pháp. Theo thống kê được thực hiện ở Trung tâm IVF Osaka, bệnh viện đại học thành phố Nagoya đăng trên tạp chí Human Reproduction nhà xuất bản Oxford Academic chỉ ra rằng đối với nhóm bệnh nhân có tiền sử thất bại làm tổ và sảy thai, PGT-A làm tăng tỷ lệ em bé được sinh ra, giảm tỷ lệ sảy thai sớm (biochemical pregnancy loss) [5].
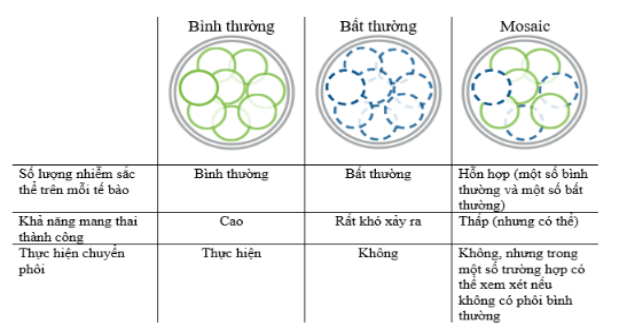
Các kết quả PGT-A
Giới hạn của PGT-A
- Chỉ phát hiện những trường hợp thể khảm >30%.
- Chỉ phát hiện những biến thể CNV >5Mb.
- Không thể phát hiện sự có mặt những đột biến sau đây:
- Những đột biến gây ra các bệnh lý đơn gen
- Các vùng lặp 3 nucleotide (Triplet repeat expansions)
- Uniparental disomy
- Tái sắp xếp cấu trúc cân bằng
- Một số dạng tái sắp xếp cấu trúc không cân bằng
- Không thể nhận diện thể đa bội.
(Xem thêm về PGT-A-Expand: vượt qua giới hạn của PGT-A)
Đối tượng nên thực hiện PGT-A:
Theo khuyến nghị của ESHRE, xét nghiệm PGT-A được khuyến cáo chỉ định cho các nhóm đối tượng [2]:
-
- Tuổi người mẹ cao >35 tuổi
- Có tiền sử chuyển phôi IVF thất bại nhiều lần
- Nam giới vô sinh mức độ nặng (SMF)
- Cặp đôi có nhiễm sắc thể đồ bình thường có tiền sử nhiều lần sảy thai

Ưu điểm của xét nghiệm PGT-A tại Genome
– Ngày 16/6/2025, xét nghiệm PGT-A của Genome chính thức đạt công nhận chất lượng CAP

=> CAP (College of American Pathologists) là một trong những hệ thống kiểm chuẩn phòng xét nghiệm uy tín và nghiêm ngặt nhất thế giới hiện nay. Được thiết lập bởi các chuyên gia hàng đầu trong lĩnh vực bệnh học và di truyền y học, chương trình kiểm định của CAP bao gồm gần 400 tiêu chí đánh giá toàn diện – từ cơ sở vật chất, nhân sự, năng lực chuyên môn, độ chính xác và độ ổn định của quy trình phân tích, đến hệ thống kiểm soát chất lượng và bảo mật dữ liệu bệnh nhân.
Đạt công nhận CAP đồng nghĩa với phòng xét nghiệm đáp ứng được các chuẩn mực khắt khe tương đương với các trung tâm xét nghiệm hàng đầu tại Mỹ và các quốc gia phát triển.
– Độ nhạy 100%, độ đặc hiệu 99,99%.
– Độ phân giải cao và độ bao phủ đạt 0.01X-0.1X; có thể phát hiện các mất và thêm đoạn có kích thước >2 Mb.
– Hệ thống chuẩn bị mẫu tự động.
– Phần mềm phân tích tự động xác định thể khảm, % khảm và trên 130 tổn thương cấu trúc NST.
– Công nghệ: Hệ thống giải trình tự NGS.
– Trả kết quả nhanh.
– Có thể trả kết quả từ 24 giờ.

Quy trình thực hiện PGT-A
| Tư vấn về xét nghiệm -> | Lấy mẫu phôi sinh thiết ngày 3 – ngày 5 -> | Phân tích mẫu tại Genome ↓ |
| Chuyển phôi đã chọn <- | BS tư vấn chọn phôi chuyển <- | Genome trả kết quả cho bác sĩ <- |
Đội ngũ cố vấn giàu kinh nghiệm
 |
PGS. TS. Nguyễn Đăng TônViện Nghiên Sinh học, Viện Hàn lâm Khoa học và Công nghệ Việt Nam
PGS. TS. Nguyễn Đăng Tôn có nhiều năm kinh nghiệm trong nghiên cứu gen với nhiều công trình được công bố trong và ngoài nước như: Nghiên cứu ứng dụng kỹ thuật giải trình tự gen thế hệ mới trong sàng lọc bệnh Parkinson có yếu tố di truyền (2019-2020, đề tài cấp quốc gia); Nghiên cứu áp dụng kỹ thuật giải trình tự gen thế hệ mới trong sàng lọc trước sinh không xâm lấn (2021-2022, đề tài cấp quốc gia). |
 |
Julian MH., LEEChuyên viên tư vấn di truyền, chứng nhận bởi Hội tư vấn di truyền Úc, 18 năm kinh nghiệm tư vấn di truyền lâm sàng bệnh hiếm, di truyền sinh sản và ung thư. Tốt nghiệp sau đại học về tư vấn di truyền lâm sàng tại ĐH Melbourne. Thành viên sáng lập của Hiệp hội bệnh hiếm Malaysia (MRDS). Chủ tịch Hiệp hội tư vấn di truyền chuyên nghiệp ở châu Á (PSGCA); Thư ký Hội tư vấn di truyền Malaysia (GCSM). |
 |
TS.BS. Đặng Tiến TrườngNguyên thành viên Phòng Công nghệ gen và Di truyền tế bào, viện Nghiên cứu Y Dược học, Học viện Quân y
TS.BS. Đặng Tiến Trường được đào tạo chuyên sâu về phân tích di truyền tại các đơn vị hàng đầu trong và ngoài nước. TS Trường tham gia và chủ trì thực hiện nhiều nghiên cứu về phân tích di truyền trước làm tổ ở cấp quốc gia và hợp tác quốc tế như: Đánh giá độ chính xác của kỹ thuật NGS trong sàng lọc lệch bội trước làm tổ (2016, Hợp tác ĐHQG Singapore); Đánh giá đa hình của một số marker STR trong phân tích di truyền trước làm tổ Hemophilia A (2018, Hợp tác ĐHQG Singapore); Kỹ thuật làm giàu DNA phôi thai cải thiện độ chính xác của kỹ thuật NIPT (2019, Quốc gia)… |
Tài liệu tham khảo:
- Nội, T.Đ.h.Y.H., Di truyền Y học. 2022, Vietnam: NXB Giáo dục Việt Nam.
- Committee, E.P.C.S., et al., ESHRE PGT Consortium good practice recommendations for the organisation of PGT.Hum Reprod Open, 2020. 2020(3): p. hoaa021.
- Nelson, S.M. and D.A. Lawlor, Predicting live birth, preterm delivery, and low birth weight in infants born from in vitro fertilisation: a prospective study of 144,018 treatment cycles.PLoS Med, 2011. 8(1): p. e1000386.
- Blanchard-Rohner, G., et al., Childhood-Onset Movement Disorders Can Mask a Primary Immunodeficiency: 6 Cases of Classical Ataxia-Telangiectasia and Variant Forms.Front Immunol, 2022. 13: p. 791522.
- Sato, T., et al., Preimplantation genetic testing for aneuploidy: a comparison of live birth rates in patients with recurrent pregnancy loss due to embryonic aneuploidy or recurrent implantation failure.Hum Reprod, 2019. 34(12): p. 2340-2348.